腎臓内科医が思うこと(1)~熱中症と濃縮尿のはなし~
2023/08/27
皆さん、暑い日が続きますが、熱中症対策できていますか?
熱中症について、さまざまな報道がされ、注意喚起されています。
腎臓病の患者さんにとって熱中症に伴う脱水症は腎機能が悪化する一つの要因ですので、注意が必要です。
なので「脱水にならないようにしてください」と診察室で話をしています。
今回は、そんな私のちょっとした苦い経験から、腎臓内科医が考えた熱中症のはなしをします。
6月のある日曜日、午後からオンライン会議があるために、昼前に1時間ほどジョギングしました。
たくさん汗をかいたので、途中で500mlのスポーツドリンクは飲みました。
帰宅後、トイレに行ったとき、いつもとは違った “濃い尿” が出ました。
時間もなかったので、少しだけ水を飲み、シャワーを浴び、風通しの良い部屋(クーラーはつけてなかった)で会議に参加しました。
途中から何となく体の中に熱がこもっているような感じがしました。
日焼けした時のように皮膚表面が熱いのではなく、汗も出てきません。
熱中症かなと思い、会議中、何かを食べ、多めの水分を摂りましたが、回復するまで少し時間がかかりました。
さて、私の体の中で何が起きていたのかまとめてみます。
1.暑い中の運動により、体の表面が熱くなり、大量の汗が出た。
● 皮膚の血管を拡張させて皮膚表面の温度を上げて外気に熱を逃がす
● 汗を出す
この2つにより、体から熱を放出し、体温を調節してくれていた。
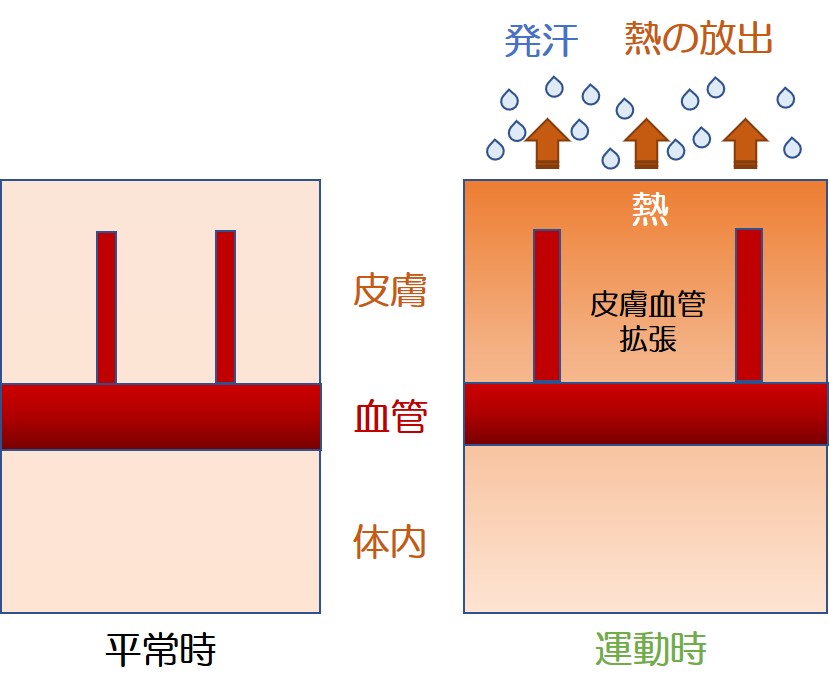
2.帰宅時には濃縮尿が出た。
● 脱水になっており、“腎臓くん” が頑張ってくれた。
3.その後、 “体の熱のこもり”、“汗が出ない” といった症状が出た。
● 脱水状態が改善しないために、皮膚表面の血管が拡張しなかった。
● そのために、皮膚の表面温度は上がらず、汗も作れない状態になった。
すなわち、熱を体外に出せないので体温調節ができない、いわゆる「熱中症」の病態になっていた(図右)。
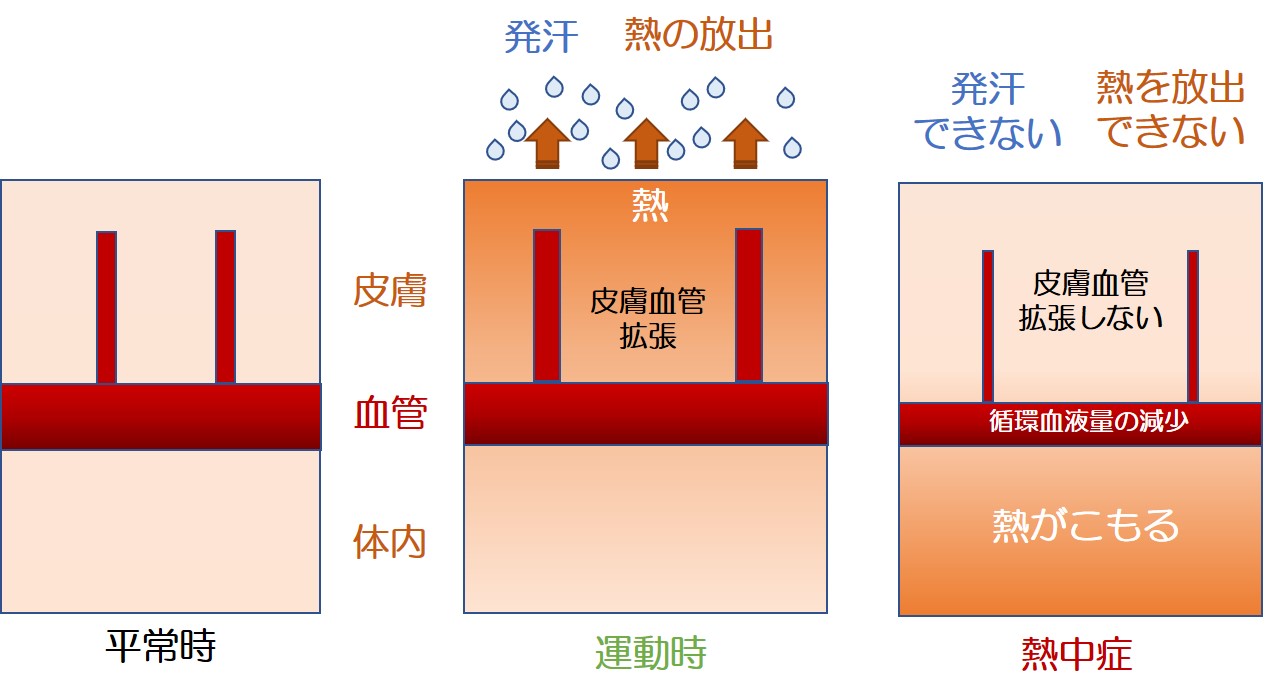
熱中症が起こるような環境にいたことがそもそもの原因ですが、熱中症の症状 “体に熱がこもる” 前に起きていたのが、”尿の濃縮” です。
“腎臓くん” がいち早く察知して、働いてくれていたのです。

このように運動や暑いところに長時間いた後に、尿が濃かった場合、それは熱中症の始まりの可能性があります。
その時点で、
1.しっかりと体を冷やす(クーラーをつける、冷たいタオルを首に巻くなど)
2.十分な塩分・水分摂取
が必要です。
なぜ、塩分も含めた水分補給が必要かというと、足りないのは “体を巡る循環血液量” だからです。
循環する血液の成分は、基本的に塩水であり、それが足りないということは、水だけでなく、塩も足りていないのです。
水分摂取が十分にできない場合に病院では点滴注射が行われます。
その点滴の内容はどのようなものでしょうか。
点滴にはいろいろな種類があります。
大きく分けて2つです。
1.塩分の多い生理食塩水
2.純粋な水に近い5%ブドウ糖液
熱中症の時に使われるのは、1.の生理食塩水に近い成分のものです。
なぜか?というと、ブドウ糖液は血管に入ってもすぐに血管外に出て行ってしまい(細胞内に逃げていく)、循環血液量を増やす役目を果たしてくれません。
それに対し、生理食塩水は循環血液量を直接増やすように働きます。
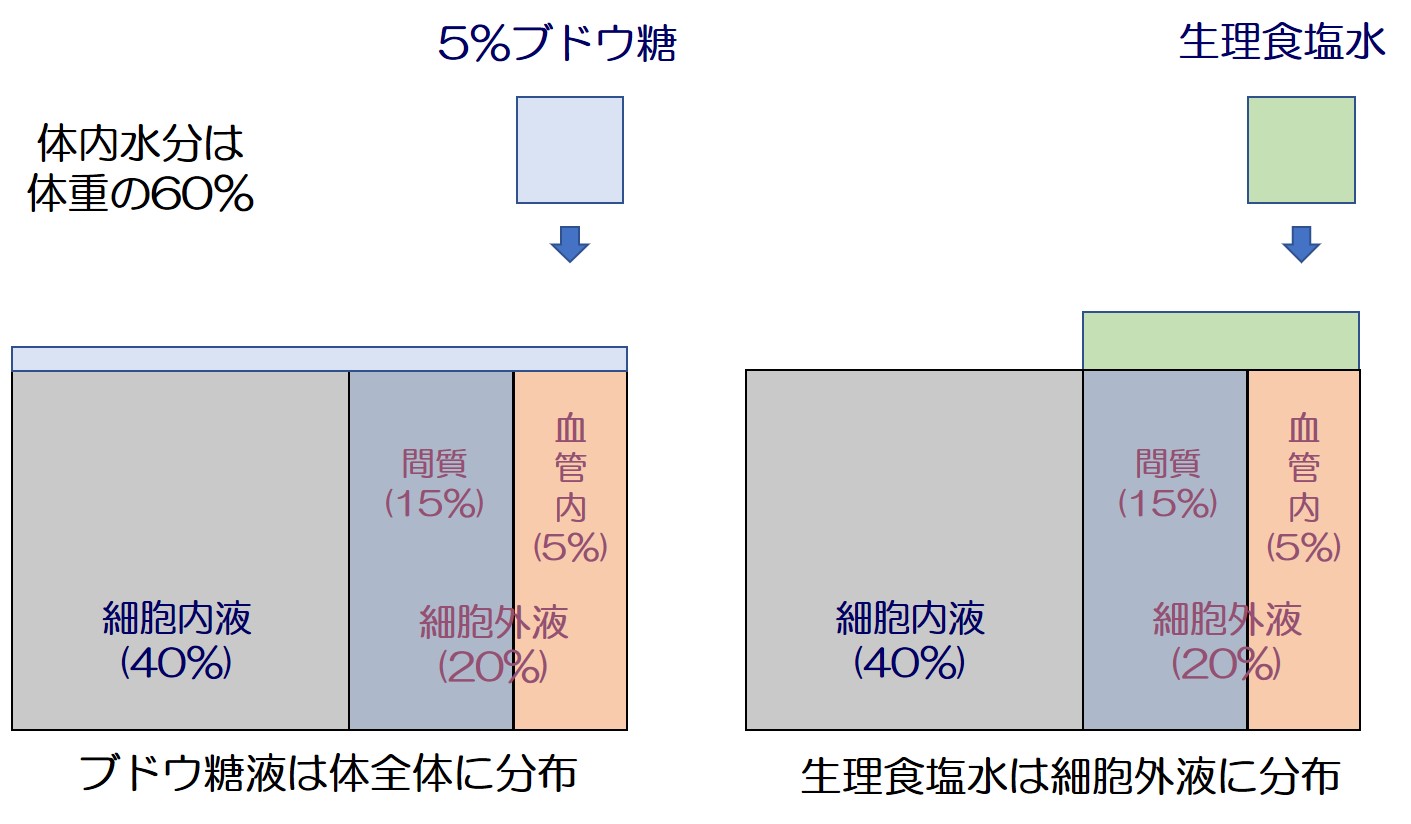
したがって、熱中症では、体を冷やすとともに、”塩分と水分”の両方を補給し、循環血液量を正常な状態に戻すことが大事なのです。
日頃、高血圧やむくみがある人でも、熱中症の時には循環血液量が減って血圧は下がります。
なので、そんなときに塩分を控える必要はありません。
漬物でも梅干しでもしっかり食べて水を飲んでください。(経口補水液でも構いません)
“熱のこもり” がなくなるまでで十分です。

ただし、熱中症対策に塩分をたくさん摂ってくださいと言っているのではありません。
あくまでも熱中症の兆候が出てきたときの話であることをご理解ください。
暑い時に運動をした時や長時間暑いところにいた時に「熱中症、大丈夫かな?」と思ったら、
1.尿の色を見る
2.尿の色が濃かったら、塩分と水分を十分に補給する。
3.体が十分に冷えるように、涼しいところで過ごす。
私自身、それが出来ていなかったので、反省を込めて、このブログを書いてみました。
言い訳とすれば、10年くらい前まで夏の暑い「北海道マラソン」を走ったりしていたので、「まさか自分が」というのが正直なところです。(歳を顧みず、過信していました)
9月もまだこの暑さが続くようです。
私のようにならないようにご自愛ください。

